Dott. Nicola Desogus
Lo studio Rm della colonna cervicale (fig.1) evidenziava una importante compressione midollare a livello C3-C4, C4-C5 e C5-C6. La compressione era determinata da fenomeni degenerativi discali e, come confermato anche dalla Tc spirale, da spondilouncoartrosi.
Presentiamo il caso di un uomo di 59 anni che si presenta presso la nostra Clinica con una storia iniziale di cervicobrachialgia bilaterale esordita ca. 2 anni prima ed associata a parestesie agli arti superiori. Tale sintomatologia si aggravava con la comparsa di impaccio motorio agli arti inferiori con conseguenti frequenti episodi di cadute a terra. In seguito ad un banale incidente automobilistico, un tamponamento, il pz accusava l’accentuarsi delle parestesie e la comparsa di un disturbo di forza anche agli arti superiori. Tali disturbi divenivano talmente importanti da costringere il pz a camminare con un appoggio ed a interrompere la propria normale attivitŕ lavorativa.
Al momento del ricovero l’esame neurologico evidenziava un quadro di tetraparesi spastica grave con ipotrofia muscolare, maggiormente accentuata a carico dei muscoli interossei ed eminenza tenar di entrambe le mani.


Fig 1:Rm cervicale. Sequenza T2 pesata, A sezione sagittale, B sezione assiale passante per C4-C5
A
B
Il pz veniva quindi sottoposto ad intervento chirurgico di decompressione midollare per via anteriore e stabilizzazione.
Intervento
L’aggressione della colonna cervicale avviene attraverso un accesso anteriore. L’incisione cutanea puň essere trasversale o longitudinale. La dissezione dei piani profondi avviene attraverso un piano avascolare naturale passante fra il fascio vascolo-nervoso (arteria carotide comune, vena giugulare interna e nervo vago) lateralmente e complesso trachea-esofago con muscoli sottoioidei medialmente (fig.2)
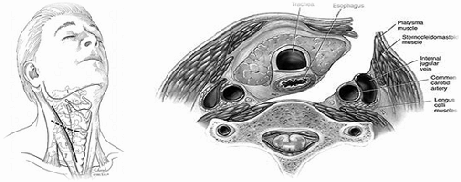
Fig. 2
La rimozione della compressione midollare viene praticata attraverso la cosiddetta somatotomia longitudinale mediana, caratterizzata dalla rimozione dei dischi intervertebrali interessati dalla patologia e da una porzione limitata dei corpi intervertebrali interposti. Raggiunto, posteriormente ai corpi vertebrali, il piano costituito dal legamento longitudinale posteriore, vengono rimossi gli osteofiti comprimenti il sacco durale e quindi il midollo. Nello spazio cosě ottenuto viene posizionato un tassello osseo prelevato dalla cresta iliaca dello stesso paziente. Infine viene applicata una placca di titanio, assicurata con

delle viti al corpo vertebrale immediatamente superiore ed a quello immediatamente inferiore all’area decompressa. Il controllo post-operatorio conferma il buon posizionamento del tassello e del sistema di stabilizzazione (fig.3) Nell’immediato periodo post-operatorio il paziente ha riferito, come frequentemente avviene, la sensazione soggettiva di riduzione dell’impaccio motorio ai 4 arti. Indossato un collare di posizione per i successivi 60 gg ed iniziata giŕ in seconda giornata post-operatoria la terapia riabilitativa, a distanza di 3 mesi il paziente ha ripreso le normali attivitŕ quotidiane e lavorative.
Discussione
Fig.3: Rx cervicale laterale post-operatoria
La mielopatia spondilogenetica č una delle piů comuni condizioni patologiche coinvolgenti il midollo spinale oltre i 50 anni di etŕ. Essa infatti č secondaria allo svilupparsi di modificazioni a carico della colonna cervicale determinanti fondamentalmente la riduzione del calibro del canale vertebrale. Le piů importanti sono la unco-artrosi, speroni ossei che si formano in corrispondenza delle articolazioni uncinate, l’ipertrofia delle faccette articolari ed infine, ma di secondaria importanza, l’ipertrofia del legamento giallo (fig.4)

La riduzione del diametro del canale vertebrale e la compressione diretta sulla corda midollare, danno il via ad una serie di fenomeni degenerativi midollari sia di natura ischemica che, probabilmente, infiammatoria. Il risultato clinico č la comparsa di un progressivo disturbo di forza agli arti inferiori che puň anche arrivare all’impossibilitŕ di compiere una normale deambulazione, ed agli arti superiori ove si arriva ad osservare, nei casi piů gravi, la ipotrofia dei muscoli interossei. Questa sintomatologia č spesso accompagnata da disturbi di tipo parestesico agli arti superiori, indicando cosě il coinvolgimento radicolare. Si parla allora di mieloradicolopatia.Il trattamento di tale condizione patologica č esclusivamente chirurgico. Sono state proposte diverse modalitŕ di trattamento chirurgico, ma attualmente le opzioni chirurgiche efficaci sono fondamentalmente due. La prima, la piů utilizzata e nella maggior parte dei casi la piů efficace, č la somatotomia longitudinale mediana (SLM), tecnica che prevede un approccio anteriore alla colonna cervicale e che puň essere praticata anche per interessamento midollare di piů livelli (sino a 4).
Fig.4: Rm cervicale. Sequenza T1 pesata, sezione sagittale. Ernia discale (freccia rossa) unco-artrosi (freccia bianca)
La seconda č la laminoplastica, tecnica che prevede invece l’approccio posteriore. I due tipi di trattamento non sono equivalenti in quanto concettualmente nettamente distinti. Infatti la somatotomia ha come obiettivo la rimozione della causa determinante la compressione ventrale al midollo. Questa č, nella stragrande maggioranza dei casi, la causa principale del disturbo. La laminoplastica ha invece l’obiettivo primario di ampliare le dimensioni del canale vertebrale trascurando la causa della compressione. In alcuni rarissimi casi la laminoplastica puň risolvere anche la compressione qualora questa sia dovuta all’ipertrofia del legamento giallo. Nella tecnica descritta, la SLM, la buona riuscita del trattamento č fondamentalmente funzione della:
- estensione della decompressione
- fusione del tassello osseo
L’estensione della decompressione viene verificata dall’operatore in sede di intervento.
La fusione del tassello viene enormemente favorita dal posizionamento del sistema di stabilizzazione. La avvenuta fusione del tassello viene messa in evidenza dai controlli radiografici eseguiti durante il follow-up. La maggior parte dei pazienti (ca. 80%) mostra una condizione di fusione completa giŕ a tre mesi dall’intervento (fig 5). In una percentuale di casi ridotta (<10%) invece la fusione non avviene neanche a 12 mesi cosicché si parla di pseudoartrosi; la condizione radiologica di pseudoartrosi non corrisponde quasi mai ad una evidenza clinica tale da richiedere un trattamento. Infine le complicanze legate a questa procedura sono talmente limitate da farne una tecnica sicura ed efficace.

Fig.5: Tc spirale a tre mesi dall’intervento. Ricostruzione sagittale.: č evidente la fusione fra il tassello osseo ed i corpi vertebrali sopra e sottostante (frecce rosse). La sezione mette in evidenza anche la placca ed una delle quattro viti (frecce azzurre)