Dott. Nicola Desogus
Una donna di 62 anni si presenta alla nostra osservazione in seguito alla comparsa, da circa 1 anno, di una sintomatologia dolorosa lombare accentuata durante il cammino e gli sforzi fisici. Uno studio radiologico del rachide lombo-sacrale evidenziava una condizione di spondilolistesi degenerativa L3-L4 di I grado (Fig.1)
Trattata per alcuni mesi farmacologicamente e con
fisioterapia mirata con un discreto successo, negli ultimi 3 mesi la
sintomatologia si sarebbe aggravata associandosi alla cosiddetta “claudicatio
midollare” ovvero la paziente accusava, durante il cammino, dolore lombare ed
ipostenia agli arti inferiori dopo distanze sempre minori. Otteneva sollievo
all’interruzione della marcia. Inoltre riferiva un dolore continuo irradiato
dalla regione lombare alla faccia interna della coscia sn. Al momento del
ricovero l’esame neurologico non evidenziava deficit di forza. Si notava
esclusivmante una ipoestesia in territorio L4 Sn.
La pz veniva sottoposta ad ulteriori accertamenti
neuroradiologici (Rm e Tc) (Fig.2 e 3) che, oltre a confermare la presenza della
spondilolistesi, evidenziavano la presenza di una formazione erniaria associata
che aggravava ulteriormente la stenosi del canale.
La paziente veniva quindi trattata chirurgicamente.
L’intervento č consistito nella decompressione del canale, riduzione della
listesi e stabilizzazione con viti peduncolari e barre. E’ stata inoltre
praticata una fusione intersomatica per via posteriore ed una fusione
postero-laterale.
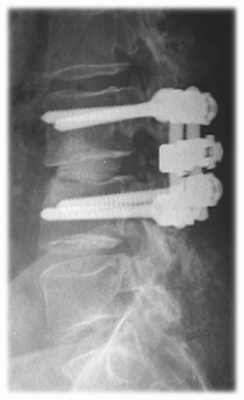
A 48 ore dall’intervento, eseguito il controllo radiologico
post-operatorio (Fig.4) di routine, la paziente, ha iniziato a deambulare.
Dimessa a 7 gg dall’intervento, la paziente ha dovuto indossare un busto per
ca. 60 gg.
A distanza di 3 mesi la paziente ha ripreso le sue normali attivitŕ quotidiane riferendo la completa risoluzione della sintomatologia pre-operatoria.
La spondilolistesi č una condizione patologica caratterizzata dallo “scivolamento” di una vertebra rispetto all’altra. Tale scivolamento puň avvenire per diversi motivi che sono alla base della classificazione delle spondilolistesi:
-
Congenita
-
Istmica
-
Degenerativa
-
Traumatica
-
Patologica
-
Post-chirurgica
In grassetto sono evidenziate le piů frequenti.
La spondilolistesi istmica č causata dalla
lisi della pars interarticularis (o istmo).
E’ tipica del livello L5-S1 e sembra presentarsi con
maggiore frequenza negli sportivi che hanno condotto attivitŕ fisiche coportanti
stress importanti (sollevamento pesi, football americano etc.). Tali stress
determinano una progressiva riduzione di spessore degli istmi sino a
determinarne la frattura. L’assenza degli istmi consente a due vertebre
contigue di scivolare l’una sull’altra essendo questa componente vertebrale il
“ponte” che garantisce la continuitŕ tra le componenti posteriori di due
vertebre contigue.
La spondilolistesi degenerativa č secondaria
a quei fenomeni degenerativi progressivi a carico del nostro rachide. A livello
delle faccette articolari lombari si determina lo spianamento della componente
coronale della faccetta stessa predisponendo alla listesi. Si presenta piů
frequentemente a livello L4-L5 e maggiormente nella donna.
Le altre forme di spondilolistesi sono assai piů
rare. Quella traumatica si puň osservare a distanza di tempo da un
trauma con frattura vertebrale trattata conservativamente, quella patologica
č secondaria a spoindilodisciti o lesioni neoplastiche vertebrali solitamente
secondarie ed infine quella post-chirurgica si puň osservare come
effetto a lungo termine di laminectomie piů o meno estese.
Le spondilolistesi, di qualsiasi natura siano,
vengono classificate in base alla percentuale di corpo vertebrale scivolato: I
Grado (<25%), II Grado (25-50%), III Grado (50-75%) e IV Grado (>75%).
Il trattamento
Il trattamento puň essere conservativo o chirurgico. Il trattamento conservativo consiste in una fisioterapia mirata. Le percentuali di successo di tale terapia non sono trascurabili tant’č che viene utilizzata come prima opzione laddove non siano presenti giŕ deficit neurologici o il quadro clinico non sia di particolare gravitŕ ab initio.
Il trattamento chirurgico invece č il trattamento
elettivo laddove sia fallito quello conservativo o laddove il quadro clinico
consigli un trattamento piů aggressivo fin dall’inizio. Esso consiste di tre
momenti fondamentali:
1)La decompressione delle strutture nervose: sacco durale e radici. Tale decompressione
deve essere quanto piů ampia possibile per evitare fenomeni di compressione
durante la riduzione della listesi.
2)La riduzione della listesi. Questa avviene attraverso strumentari dedicati i quali
utilizzano viti peduncolari e sistemi di distrazione e riallineamento applicati
sulle viti stesse.
3)
La stabilizzazione. Avviene per via posteriore con le barre longitudinali applicate sulle
viti peduncolari. A questo viene aggiunta una “colata” ossea che favorisce una
fusione postero-laterale assai importante nel risultato a lungo termine.
Ultimamente in alcuni centri, e fra questi il nostro, viene praticata anche la
fusione intersomatica per via posteriore. Nello spazio discale, dopo
asportazione del disco, viene introdotta una rete biocompatibile all’interno
della quale viene posizionato, a pressione, del materiale osseo. Lo scopo č
duplice: prima di tutto si ottiene la riespansione dello spazio discale, quindi
viene favorita la fusione intersomatica. Con ciň si riesce ad ottenere una
stabilizzazione anteriore e posteriore.
Le percentuali di successo di tale tipo di
trattamento si aggirano intorno al 80%. Le complicanze sono minime. E’ tipico
di questo tipo di trattamento il dolore post-operatorio che viene perň trattato
preventivamente con farmaci antidolorifici somministrati in infusione
endovenosa continua.
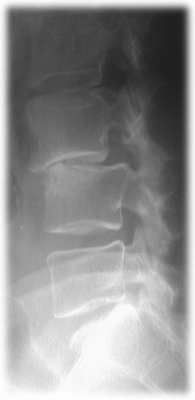
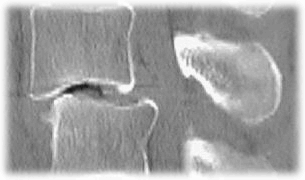
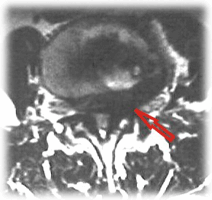

Fig 3: Rm lombo-sacrale. A Sequenza T2 pesata, sezione sagittale. B Sequenza T2 pesata, sezione assiale passante per L3-L4. L’ernia discale associata (freccia rossa) contribuisce alla ulteriore riduzione di calibro del canale vertebrale
A B
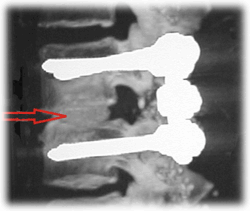
Fig.4. Tc spirale L3-L4. Ricostruzione sagittale. Fusione intersomatica (freccia rossa)